De la vaca a la vacuna: el origen de una palabra que salvó millones de vidas
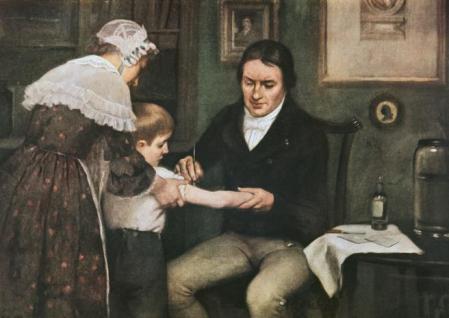
¿Por qué a las vacunas se les llama así? La primera vacuna apareció en 1796 y estaba dirigida a controlar una enfermedad que provocaba en Europa unas 400.000 muertes todos los años.
Una de las medidas que ha tenido mayor impacto en la salud pública a lo largo del siglo XX ha sido la vacunación, con ella se ha conseguido disminuir la mortalidad por enfermedades infecciosas durante la infancia. Posiblemente, con la excepción del acceso al agua potable y el lavado de manos, no haya habido otra medida preventiva ni terapéutica con un impacto tan grande en la reducción de la mortalidad a nivel mundial.
Si hacemos caso a la Organización Mundial de la Salud, una vacuna es cualquier preparación destinada a generar inmunidad frente a una enfermedad estimulando la producción de anticuerpos. El método más habitual para administrar una vacuna es mediante una inyección, pero también tenemos algunas que se administran por vía oral e, incluso, a través de un vaporizador nasal.
Gracias a las vacunas hemos podido erradicar la viruela, controlar la rabia, el cólera, el tétanos, la difteria, la peste, la tuberculosis, el tifus, el sarampión, las paperas, la tuberculosis, la rubéola, la meningitis, la hepatitis A y B, la gripe y la COVID-19.
El precursor de las vacunas fue una técnica ancestral utilizada por los médicos de la Antigua China llamada “variolización” y que consistía, básicamente, en pulverizar las costras de una persona enferma con síntomas leves e insuflarlas por la nariz de personas sanas. La intención de este método no era otro que inmunizarlas.
El método funciona, pero no se sabe por qué

A pesar de todo, el pistoletazo de salida de la Era de las vacunas se produjo a finales del siglo XVIII. En 1796 el médico inglés Edward Jenner (1749-1823) observó que las personas que ordeñaban vacas y contraían la viruela bovina estaban protegidas frente a la viruela humana.
Partiendo de esta hipótesis se decidió a inocular parte del fluido de las pústulas de viruela bovina (cow pox) -que había contraído una ordeñadora (Sarah Nelmes)- a un niño sano de ocho años (James Phipps), para más adelante inyectarle el virus de la viruela humana. Tal y como él pensaba, el niño no se contagió y no desarrolló ningún tipo de sintomatología.
El método utilizado por Jenner, dado que se extraía del ganado vacuno, se denominó más adelante “vacuna” –del latín vacca, vaca- y fue un verdadero éxito. Hay que tener presenta que la viruela es una enfermedad producida por un virus (Variola virus) que comenzó a afectar al Homo sapiens en torno al año 10.000 a. de C. y que en el siglo XVIII ocasionaba, solo en Europa, unas 400.000 muertes anuales.
Un aspecto que no es baladí es que, a pesar de que el método funcionaba, el doctor Jenner y la comunidad científica de la época desconocían el mecanismo exacto por el que los vacunados quedaban protegidos. Hay que tener presente que en aquel entonces no se conocía todavía el origen de la enfermedad, es más, los virus ni siquiera habían sido descubiertos.
La segunda vacuna apareció más de 50 años después

A pesar del éxito conseguido la segunda vacuna tardó mucho tiempo en aparecer, eso sí a partir de 1880 y en cuestión de una década aparecieron seis vacunas diferentes: ántrax, rabia, cólera, tétanos, difteria y diarrea crónica intestinal grave. El artífice de este portentoso avance fue el francés Louis Pasteur (1822-1895).
Este químico desarrolló una teoría en la que defendía que toda enfermedad infecciosa es causada por un germen que es capaz de infectar y propagarse entre las personas. Además, fue el propio Pasteur el que bautizó como “vacuna” el método de Jenner.
La vacunación pudo haber sido bautizada como “equinación”
Cuando Jenner publicó sus conclusiones sobre la inoculación de la viruela bovina dejó constancia de otra hipótesis: “el caballo sufre una enfermedad que afecta fundamentalmente a su talón, del cual emana una materia con propiedades muy peculiares y capaz de generar una enfermedad en el cuerpo humano con un enorme parecido a la viruela, por lo que creo que es muy probable que sea la fuente de la enfermedad”.
En 1801 otro médico inglés (John Glover Loy) publicó un estudio en el que llegaba a las mismas conclusiones; esto es, las personas infectadas con la viruela del caballo exhibían unas lesiones idénticas a la viruela bovina y, además, estaban protegidas de manera similar frente a la variante humana.
Estos hallazgos respaldaron que se pudiera utilizar la viruela equina como una posible alternativa a la vacunación, es decir, la equinación (del latín equus, caballo) frente a la vacunación.
Quién sabe, quizás si hubiera progresado, Araceli Rosario Hidalgo, de 96 años, en lugar de haber sido la primera española en vacunarse frente a la COVID-19, pudo haberse convertido en la primera en ser “equinada”.